目の病気に関するお悩み
緑内障
目次
緑内障とは

緑内障は、目から入った映像を脳に送るための視神経が、ダメージを受けることにより視野が狭くなる病気です。時間をかけて徐々に視野が欠けてゆき、適切な治療が遅れた場合、失明に至ることがあります。
40歳以上の20人に1人と高い割合で発症するということが研究結果から明らかになっており、40歳を超えたら無症状でも検診を受けることが推奨されています。(日本緑内障学会による多治見緑内障疫学調査「多治見スタディ」)
40歳以上の20人に1人と高い割合で発症するということが研究結果から明らかになっており、40歳を超えたら無症状でも検診を受けることが推奨されています。(日本緑内障学会による多治見緑内障疫学調査「多治見スタディ」)
緑内障の症状と原因
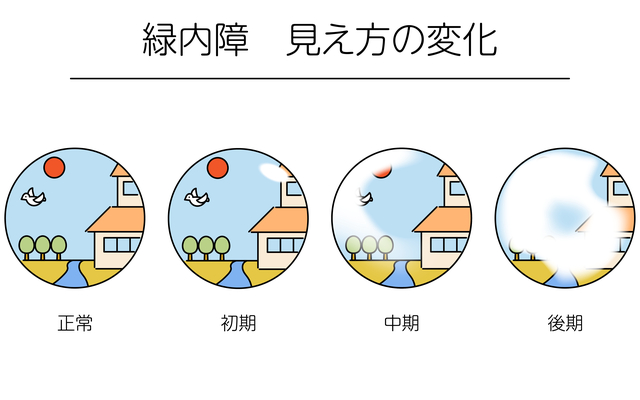
緑内障は初期の場合ほとんど自覚症状はなく、非常にゆっくりと進行します。進行の速さは右目と左目で違うことが多く、片方の目で見えない部分を、もう片方の目がサポートして見てしまうため、症状に気付きにくいことがあります。そのため、視野の欠損、また視野の中央が侵され視力低下を自覚するようになった頃には、既にある程度進行していることも多いため、「早期の発見」がその後の視力を左右する、と言っても過言ではありません。
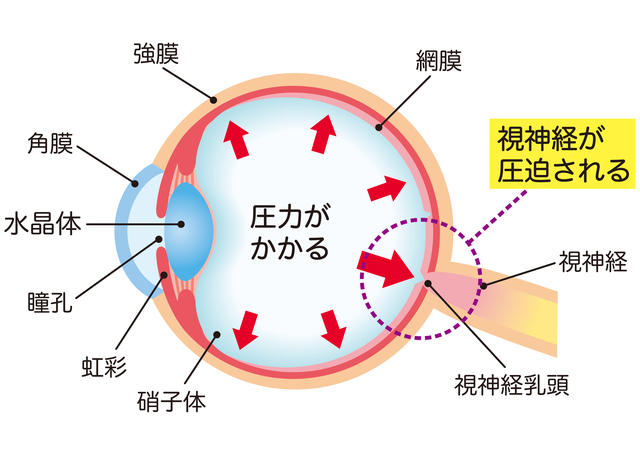
緑内障の原因は、「眼圧の上昇」が大きな要因のひとつとされています。眼圧が眼球内から外に向かって強くかかり続けることで、神経線維が圧迫されます。視神経は神経線維が集まってできていることから傷ついた視神経は機能しなくなり、視野欠損が生じます。
ではなぜ眼圧があがるのかという問題はいまだ解明されておらず、何らかの原因で、眼球内を満たしている房水という液体の生産と排出のバランスが崩れることで眼圧が上がると考えられています。
眼圧の正常値は10~20mmHgですが、眼圧が正常範囲でも緑内障を発症する正常眼圧緑内障が増えており、眼圧が正常だからといって緑内障を否定することはできません。実は、正常眼圧緑内障が、日本人の約7~8割を占めるという現状なのです。
眼圧の正常値は10~20mmHgですが、眼圧が正常範囲でも緑内障を発症する正常眼圧緑内障が増えており、眼圧が正常だからといって緑内障を否定することはできません。実は、正常眼圧緑内障が、日本人の約7~8割を占めるという現状なのです。
緑内障の検査
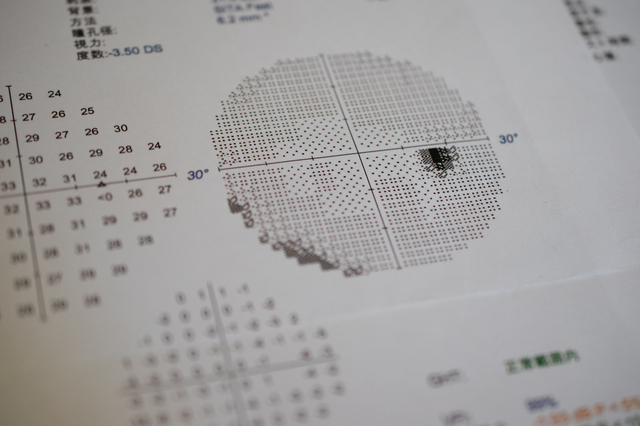
緑内障の検査をご紹介します。
眼圧検査
正面から眼球に風をあてる、または眼圧検査用のチップをあて、眼圧を測定します。風があたっても目を開けておいていただく必要がありますが、一瞬で終わる検査です。
眼底検査
視神経や網膜の状態を確認します。緑内障または予備軍の場合、視神経乳頭の中心部に大きな凹みが見られます。
屈折検査
遠近の対象物に、正確に焦点を合わせて見ているかを確認します。この検査で、強度の近視の有無による緑内障(または予備軍)のリスクの把握をします。
隅角検査
隅角とは眼球内を満たす房水の排出経路です。この隅角が正常でない場合、眼圧上昇のリスクがあり、緑内障を診断するためのひとつの指標となります。
視野検査
発症した後の経過観察にも必ず行う検査です。ドーム状の機械を覗き、光る点が見えたらボタンを押すという簡単なテストです。視野が欠損してくると、光っているはずの光が見えなくなります。
集中力が必要とされる検査で少しお疲れになる患者様もいらっしゃいますが、緑内障診断のためには最も有効な検査ですので、頑張っていただきたいと思います。検査は片目ずつ行いますが、両目あわせて10分もかかりません。
集中力が必要とされる検査で少しお疲れになる患者様もいらっしゃいますが、緑内障診断のためには最も有効な検査ですので、頑張っていただきたいと思います。検査は片目ずつ行いますが、両目あわせて10分もかかりません。
OCT(Optical Coherence Tomography )検査/光干渉断層計
視神経乳頭の形状、網膜の異常、視神経の厚みや場所による異常箇所などを評価する検査です。眼底検査よりも正確にデータをもとに判定し、経年の変化も追いやすい検査となります。
いずれも、目の痛みなどの負担はなく、短時間で終わるものばかりですのでどうぞご安心ください。
緑内障の治療
一度機能しなくなってしまった視神経は、残念ながら元には戻りません。緑内障の治療は、病気の進行を少しでも食い止め、現在ある視野を最大限維持することが目的となります。
目薬
眼圧を下げる目薬が唯一進行を抑える治療です。眼圧が正常な「正常眼圧緑内障」の場合も眼圧を下げる目薬を使用します。目薬も日進月歩で開発が進んでおり、数多くの目薬があります。一方で、患者様の進行状態やそれぞれの薬の受容性により、効果や副作用の出方もさまざまです。どのような目薬を治療に使うかは、それらを共有しながら慎重に進めていきましょう。特に目薬を開始して1週間後には、充血、しみる、まぶたの荒れがないか再診し、2~3か月ごとに、眼圧や副作用のチェックをしていきます。目薬の使用感で気になることがあれば、いつでもお問い合わせください。
手術
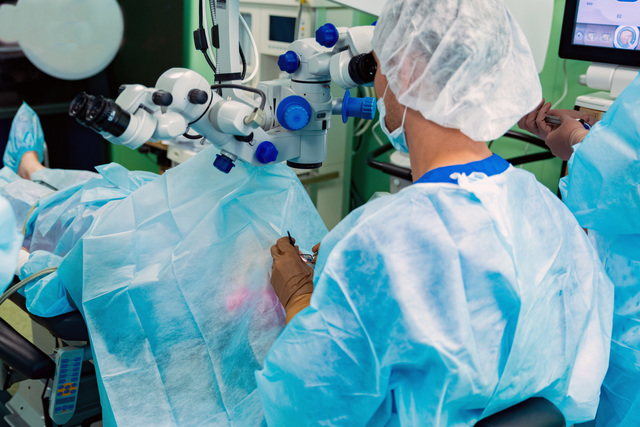
目薬で進行を抑えられない場合の最終手段として、手術を行う場合があります。緑内障は、例えば白内障のように、手術で視力が戻るものではなく、一度使えなくなった視神経を元に戻すことはできません。
そのため、手術は視野を戻す目的ではなく、目薬同様、あくまで進行を少しでも食い止めるための策となります。
そのため、手術は視野を戻す目的ではなく、目薬同様、あくまで進行を少しでも食い止めるための策となります。
関連する記事

